Gelişmekte olan pazarlarda sağlık hizmetlerine erişimi iyileştirme

Daha uzun vadeli bir tarihsel perspektiften bakıldığında, içinde yaşadığımız dünya hiç olmadığı kadar adil; mesela 100 yıl öncesine göre. Dünyanın dört bir yanındaki ülkelerin – çoğunluğunda değilse bile – pek çoğunda nüfuslar geçmişte olduğundan daha zengindir, insan hayatına evrensel bir saygı vardır ve toplumlardan hükümetlere ve bireylere kadar herkes tarafından tanınan eşit fırsatların artan bir şekilde takdir edilmesi söz konusudur.
Ekonomik küreselleşmeyle birlikte daha zengin ve daha zayıf olanların arasındaki eşitsizliğin artması[1] ve gezegenimizin her köşesinde, toplulukların tamamının insan ihtiyaçlarının en temellerine, yalnızca doğum yeri, altyapıya erişim veya parasızlık gibi nedenlerle erişiminin reddedilmesi belki de bu nedenle daha da rahatsız edicidir – bazı kişilerin temel insan haklarından biri olduğunu iddia ettiği sağlık hizmetleri gibi. Bununla birlikte, yaşam beklentisi artmış ve bebek mortalitesi küresel olarak azalmıştır.
Yine de, büyük insan grupları için bu, günlük bir gerçekliktir. Yüzeyden bakıldığında, özellikle Kuzey Amerika, Avrupa ve Uzak Doğu gibi gelişmiş pazarlarda sağlık sistemlerimizin etkinliği, inceliği ve erişilebilirliği benzersizdir. Ancak küresel sağlık hizmeti konusunda yüzeyin biraz daha derinine indiğimizde pek de iç açıcı olmayan gerçeklerle karşılaşırız.
Bir utanç tablosu olarak veriler ikna edicidir:
- Afrika, Avrupa’daki 293 kişi başına bir doktor oranına kıyasla 3,324 kişi başına bir doktora sahiptir.
- Orta Afrika Cumhuriyeti’nde ortalama yaşam süresi, Hollanda’da 82’ye (ve 72 yıllık ‘iyi sağlık’) kıyasla 53 yıldır (45 yıllık ‘iyi sağlık’).
- Afrika’nın HIV enfeksiyonu oranı Avrupa’ya göre beş kattan fazladır.[2]
- Güney Doğu Asya’daki insanların sadece %33‘ü ve Güney Doğu Asya’daki insanların %45‘i sanitasyon sistemlerine erişime sahipken, Avrupalı insanların %93’ü temizlik sistemlerine erişime sahiptir.[3]
- Sahra Altı Afrika’daki çocukların yüksek gelirli ülkelerdeki çocuklara kıyasla beş yaşından önce ölme olasılıkları 15 kattan fazladır.
- Gelişmekte olan bölgelerin anneler arası mortalite oranı, gelişmiş bölgelere göre 14 kat daha fazladır.[4]

Tıp dergisi The Lancet’in en son Sağlık Hizmeti Kalite ve Erişim Endeksi, 1990’dan 2015’e kadar 195 ülkede önlenebilir mortalite oranlarını ölçen bu değerin altını çiziyor. Araştırma, bu dönemde ortalama global indeks skorunun 40,7’den 53,7’ye yükselmesine karşın, aralığın aslında artmış olduğunu göstermektedir. Aralık, 2015 yılı itibariyle, 28,6 (Orta Afrika Cumhuriyeti) ile 94,6 (Andorra) oranları arasında değişmiştir.[5] Güney Sahraaltı Afrika, Orta Doğu ve Güney Asya’daki birçok ülkenin sağlık endeksi, karşılık gelen sosyodemografik endeksinin (SDI) ardında yer alarak, sağlık hizmetlerine odaklanma eksikliği ve sağlık hizmetinin kaçırılan iyileştirme fırsatları olduğunu göstermiştir.
Bu şekilde dezavantajlı olan nüfus gruplarının genel durumunu iyileştirmek – yani bizi sağlık eşitliği vadedilen seviyelere yaklaştırmak – için, öncelikle sorunun gerçek niteliğini teşhis etmeliyiz.
Yalnızca temel nedenleri ve temel zorlukları anlama yoluyla kaynaktaki sorunları ele almak için potansiyel fırsatları belirleyebilir ve gerçek dünyada ve sürdürülebilir bir fark yaratan politika ve uygulamadaki reformlara yönelik olarak çalışabiliriz.
Çok, çok uzaklarda – coğrafi engel
Küresel sağlık hizmeti konusundaki sorunların merkezinde erişim problemleri yer alır. Diğer bir deyişle, insanları ihtiyaç duydukları uzmanlık, tesis ve tedavilerle bir araya getirmek.
Dünya Sağlık Örgütü (DSÖ), 2005 yılına kadar tüm insanlar için uygun fiyatlı sağlık hizmeti kapsamı (başta bilgi, önleme, ilaç ve rehabilitasyon olmak üzere) sağlamak için bir çözüm önerdi. Bu hedef, şimdiye kadar yalnızca kısmen başarıya ulaşabilmiştir, çünkü düzensiz sağlık erişiminin nedenleri çok fazladır ve bunların hepsinin önüne sadece bir para enjeksiyonuyla geçilemez.
Sağlık erişiminin önündeki temel engellerden biri coğrafi nedenlerdir. Dünyadaki en fakir veya en azından gelir durumu eşit olmayan ülkelerden bazıları, aynı zamanda en büyük ülkelerdir. Hindistan 3,287 milyon km2, Demokratik Kongo Cumhuriyeti 2,345 milyon km2, Çin 9,597 milyon km2 ve Brezilya 8,516 milyon km2 alanı kaplamaktadır.
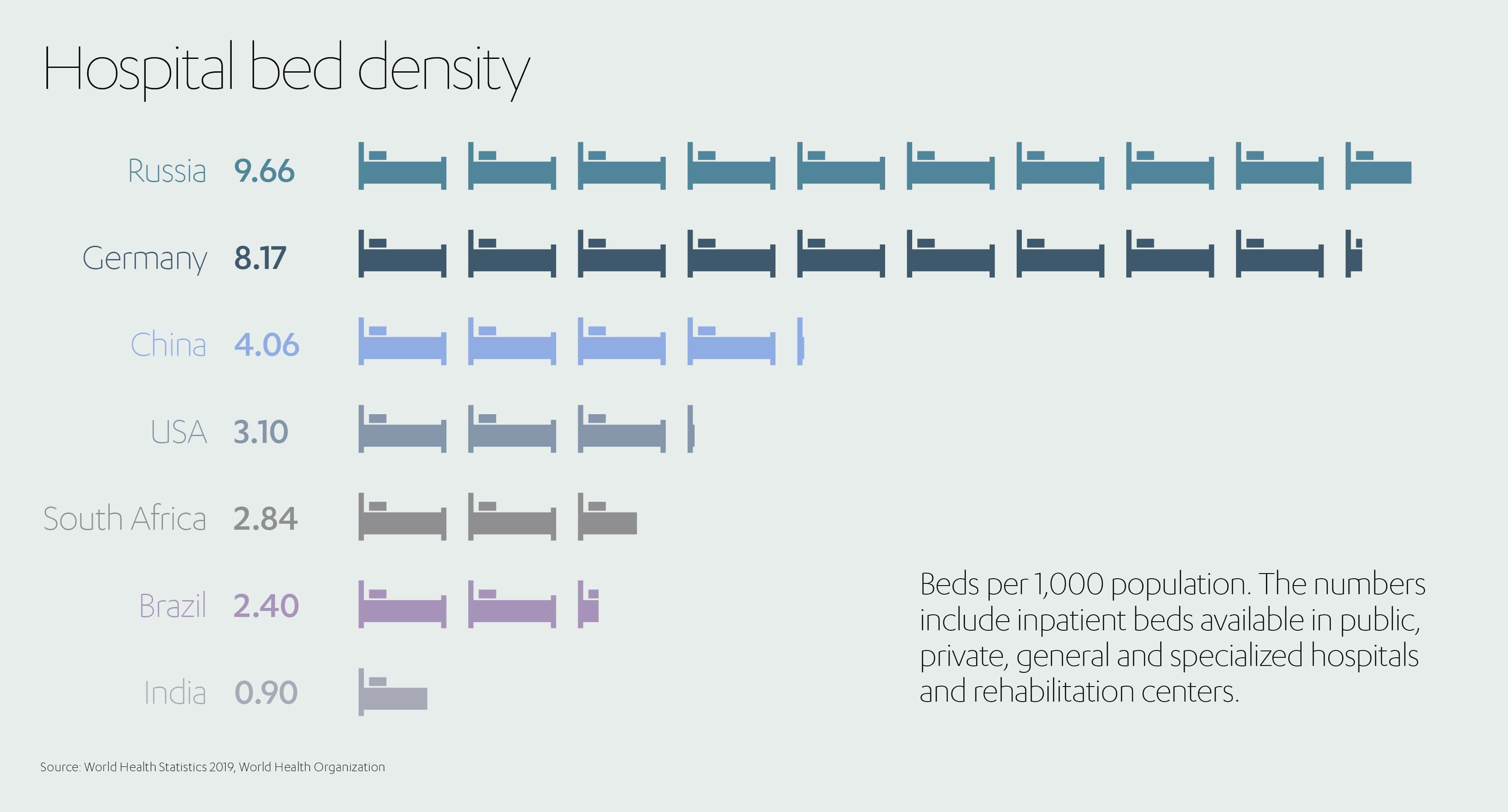
Bu muazzam ülkeler, genellikle en yakın birincil sağlık bakım noktalarından büyük mesafelerle ayrılan geniş çapta dağılmış nüfuslara sahiptir. Bu uzaklık, gelişmekte olan ekonomilerin kullanılacak çok daha az tıbbi kaynağa sahip olduğu sorununu sadece daha da ciddi hale getirir. Örneğin, Almanya’da 1.000 kişi başına 8,17 hastane yatağı bulunurken, bu oran Çin’de yalnızca 4,06, Güney Afrika’da 2,84, Brezilya’da 2,4 ve Hindistan’da 0,90’dır.[6]
Sahra Altı Afrika’da, 287 milyondan fazla kişi (çocuk doğurma yaşındaki 64 milyon kadın da dahil olmak üzere) en yakın hastaneden iki saatten fazla mesafede yer almaktadır. Sahra altı ülkelerinin üçte ikisi insanların %80’inin bir hastaneye iki saat uzaklıkta yaşaması konusundaki global hedefe ulaşamazken, (ortalama yaşam süresi beklentisinin 59 yıl olduğu[7]) Güney Sudan’da insanların yalnızca %22,8’i bu kritere uymaktadır.[8]
Düşük ve orta gelirli ülkelerdeki tüm ölümlerin (ve engellerin üçte birinin) yaklaşık yarısının, insanların acil sağlık hizmetlerine kolayca erişmesi durumunda önlenebileceği düşünüldüğünde, durumun acımasızlığı ortaya çıkmaktadır.[9]
Bu mesafe aşılsa bile varılan noktada sağlık hizmetleri mevcut olacak mı?
Hasta veya yaralı bir kişi bir hastaneye veya sağlık merkezine ulaşsa bile, gelişmekte olan bir ekonomide tedaviye erişim zorluğu mevcut olabilir.
DSÖ tarafından derlenen ve Asya, Afrika, Orta Doğu ve Latin Amerika’yı kapsayan düşük gelirli ülkelerde sağlık hizmetlerinin kullanılabilirliğine ilişkin eksiklikleri açıklamaya yönelik bir rapor.[10] Aşağıdakiler de dahil olmak üzere, üstesinden gelinmesi gereken uzun bir sorun listesi vurgulanmıştır:
- Eğitimli sağlık çalışanları, ekipman ve ilaç eksikliği
- Sınırlı açılış saatleri ve yüksek personel iş devamsızlığı oranı
- Sürdürülemez bekleme süreleri
- İlaçların ve tıbbi yardımcıların değişken kalitesi
- Sağlık hizmeti tercihleri konusunda hastalar için yetersiz bilgi
- Kötü veya geç sevkler
Düşük gelirli ülkeler, yerel, bölgesel ve ulusal düzeyde olmak üzere sağlık stratejilerinin kötü entegrasyonundan daha fazla zarar görmektedir. Uyumlu, bütünsel bir yaklaşım eksikliği durumunda, tamamlayıcı programlar ve birlikte düşünme için olan fırsatlar kaçırılır ve genellikle felaket sonuçlar ortaya çıkar. Bu durum, kendini en fazla tıbbın kendini en fazla kanıtlamış hayat kurtarıcılarından biri olan aşılara erişimde göstermiştir.
Bangladeş, Benin, Brezilya, Kamboçya, Eritre, Haiti, Malawi, Nepal ve Nikaragua’yı kapsayan, aşılar (tüberküloz, difteri, tetanos ve kızamık için) hakkında yapılan bir çalışma, uyarıcı nitelikte bilgiler ortaya koymaktadır.
Kamboçya’da, çocukların sadece %1’inden azının mevcut tüm aşıları olduğu ve neredeyse beşte birinin hiç aşı olmadığı bulunmuştur. Haiti’nin en yoksul nüfus kesimi içinde, çocukların %15’i hiç tıbbi müdahale almamış ve %17’si için sadece tek bir tıbbi müdahalede bulunulmuştur. Ankete katılan ülkeler arasında en umut verici istatistikleri kaydeden Nikaragua’da bile, çocukların sadece %13,3’ü tüm aşılarını olmuştur.[11]
Sağlık hizmetlerinin sadece erişilebilir değil, aynı zamanda mevcut olmasını sağlamak için, hem parasal hem de organizasyonel açıdan açıkça çok fazla çaba gerekir. Düşük gelirli ve gelişmiş ülkeler arasındaki farkı başka nasıl daraltmayı umabiliriz?
Sağlık hizmetlerinin ekonomik kalkınma üzerindeki etkisi
Etkili sağlık hizmetlerinin kullanılabilirliğini sağlamak sadece bireylerin sağlığı için değil, aynı zamanda yaşadıkları ülkelerin ekonomik ‘sağlığı’ için de önemlidir. DSÖ’nün de belirttiği gibi, daha sağlıklı nüfus daha uzun yaşadığı, daha üretken olduğu ve daha fazla tasarruf ettiği için, sağlık “ekonomik ilerlemeye önemli bir katkıda bulunur”.[12]
Sağlık ve ekonomik büyüme arasındaki ilişki kapsamlı bir şekilde incelenmiştir. Örneğin, Journal or Health Economics dergisinde yayımlanan bir çalışmada, gelişmekte olan ülkelerin ekonomik performansının kamu sağlığında iyileşme ile önemli ölçüde arttığı ortaya koyulmuştur[13]. Bir diğer araştırma ise, yaşam beklentisinde bir yıllık iyileşmenin ekonomik büyümeyi %4 oranında artırdığını göstermiştir[14].
DSÖ, 2001 yılına kadar sağlığın gelişim üzerindeki etkisini analiz etmek ve gelişmekte olan ülkelerde sağlıkla ilgili yatırımların ekonomik büyümeyi ve özkaynakları geliştirebileceği yollar aramak için Commission of Macroeconomics and Health’i (CMH) kurmuştur.
CMH, sonuç raporunun birincil özetinde, “düşük ve orta gelirli ülkelerin, yüksek gelirli ülkelerle ortaklaşa olarak dünyanın fakir kesimi için temel sağlık hizmetlerine erişimlerini artırmalarını” önerir. Ayrıca, “ölüme yol açan hastalıklarla mücadele etmek için yeni ve geliştirilmiş teknolojilere yapılan daha büyük yatırımlar” ve sağlık hizmetlerinde “küresel Ar-Ge finansmanının önemli ölçüde artırılması” için acil ihtiyacı vurgulamaktadır.
Kaliteli sağlık hizmetlerinin maliyeti nedir?
Sağlık hizmetlerinin maliyeti ister birey ister devlet tarafından karşılansın, tüm tedaviler ve ilaçların bir maliyeti vardır. Bu nedenle, sağlık hizmetlerine küresel erişim mücadelesi birçok açıdan küresel yoksulluğa karşı mücadeleyi yansıtmaktadır.
Bu noktada daha çok ilerleme kaydedilmesi gerekmektedir. Dünya Bankası verileri, Dünya nüfusunun yaklaşık %10’unun (veya 734 milyon insanın) günde 1,90 ABD dolarından (yoksulluk kriteri) daha az bir miktar ile yaşadığını göstermektedir.[15] Son yıllarda yoksulluk eğilimi aşağı doğru giderken, COVID-19 krizinin 2020 yılı boyunca dünya genelinde 40-60 milyondan fazla kişiyi yoksulluğa sürüklemesi beklenmektedir.[16]
Şu anda, Latin Amerika ve Karayipler’in nüfusunun %4,1’i (veya 25,9 milyon kişi), Orta Doğu ve Kuzey Afrika nüfusunun %5’i (18,6 milyon kişi), Güney Asya nüfusunun %12,4’ü (216,4 milyon kişi) ve Sahra Altı Afrika nüfusunun %41,1’i (413,3 milyon kişi) fakirlik içinde yaşamaktadır.
BM Geliştirme Programı tarafından ‘Sahra Altı’ olarak kabul edilen 46 Afrika ülkesinden 39’u (yalnızca Eritre, Burkina Faso, Gana, Gabon, Zambiya, Botsvana ve Namibya hariç) vatandaşlara evrensel sağlık hizmeti vermemektedir. Hindistan’daki 1,35 milyar insan ve Güney Doğu Asya’da Vietnam, Kamboçya veya Endonezya’da da öyle.[17]

Gelişmekte olan dünyada büyük ölçüde zirai toplumlar için, nakit akışı yılın zamanına ve nakit karşılığı satışa sunulacak ürün müsaitliğine büyük ölçüde bağlıdır. Bir çalışmada, kırsal kesimde yaşayan Kamboçyalıların, yağmurlu mevsimlerde, daha yüksek maliyetli yüz yüze tedaviler almak yerine reçetesiz satılan ilaçlara başvurma olasılığının daha yüksek olduğu gösterilmiştir.[18]
Ayrıca ilaç veya tedavilerin doğrudan maliyetlerinin ötesine de bakılması gerekir. Yoksulluk çizgisinde veya bu çizginin yakınında yaşayan herkes için hastanelere veya kliniklere ulaşım maliyetleri engel çıkaracak, evde veya işte değilken yaşanan kazanç kaybı da bu durumu güçleştirecektir.
Bunların tümü bir kısır döngü yaratabilir. Hindistan’daki araştırmacılar, fakir ev halkları arasında ayda 1,2 hastalık vakası bulunduğunu, hastalık tedavilerinin fakirleşme vakalarının %85’ine neden olduğunu ortaya koymuştur.[19]
Yoksulluğun, küresel olarak ciddi oranda insan için sağlık hizmetlerine erişme konusunda doğrudan ve kalıcı bir engel teşkil ettiği açıktır.
Yoksulluğun ötesinde, sağlık hizmetlerine erişimi düzenleyen tüm sorunların temelini oluşturan şeyin insan faktörü olduğunu söyleyebiliriz.
Kültürel ve insani engeller
İnsanlar ve içinde geliştikleri veya gelişmelerinin engellendiği toplumlar da sağlık hizmeti denkleminin bir parçası olarak kabul edilmelidir. Burada, ‘zengin’ ve ‘fakir’ ülkeler arasındaki farklılıklar, ilk yaşam yıllarında bile ortaya çıkabilir. Bu ayrımı yaratan faktör nedir? Eğitim.
Eğitim sadece bilgi açısından değil, aynı zamanda öz farkındalık açısından da çok önemlidir. Bir kişinin temel sağlık hakkının (veya hayatı iyileştirmek veya uzatmak için mevcut müdahalelerin kapsamını) farkında olmadan, o kişinin refah içinde yaşadığı söylenemez.
Araştırmalar bir kez daha eşitsizlikleri ortaya koymakta.
UNESCO İstatistik Enstitüsü verileri Uganda’da (yaşam beklentisi: 62 yaş) en fakir 14-16 yaş arasındakilerin yalnızca %12’si ilkokulu tamamlamıştır; Pakistan’da (yaşam beklentisi: 67 yaş) 20-22 yaş arası çocukların sadece %20’si ortaokulu bitirmiş; Afganistan’da (yaşam beklentisi: 63 yaş) 100 erkeğe kıyasla sadece 33 kadın ortaokulun ilk kısmını tamamlamıştır ve Yemen’de (yaşam beklentisi: 65 yaş) en fakir genç kadınların sadece %21’i okuyabilmektedir.[20],[21]
Bu zorlu bilgisizlik, hayatın ilerleyen dönemlerinde çeşitli zarar verici yönlerle ortaya çıkabilir.
Laos’ta yapılan, nitelikli doktorlara erişmede ve karmaşık tıbbi faturalama sistemlerinde gezinmede zorluk yaşayan alt gelirli topluluklar arasında iddialılık eksikliğini ölçen bir çalışmada kanıtlandığı gibi, düşük öz saygı bu nedenlerden biridir.[22] Veriler ayrıca, hem sağlık uzmanlarının hem de Kamboçya gibi düşük gelirli, çatışma sonrası ülkelerin köylerindeki sigortacılar gibi aracıların güven eksikliğine işaret etmektedir.[23]
Belirli hastalıkları çevreleyen toplumsal damgalama, insanların tedaviye erişimini daha da engelleyebilir. Bazı kültürlerde bu zehirli utanç ve korku karışımı, 2017 yılında dünya çapında %3 ölüm oranı ve 10 milyon yeni vakaya neden olan tüberküloz gibi bir hastalığa bile neden olabilir.[24] Örneğin Pakistan’da, anket yapılan hastaların %50’si tüberkülozu evde tedavi etmeye çalışmış, %42’si tedavi için eczaneye başvurmuştur.[25] Bir sağlık merkezinde hayati önem taşıyan yüz yüze bakım yerine.
Ayrıca cinsiyet bölünmesi sorunu da göz ardı edilmemelidir. Gelişmekte olan ülkelerdeki birçok kadın, profesyonel sağlık hizmeti aramakta (ve bütçesini karşılamakta) erkek eşdeğerlerine göre daha fazla zorluk yaşamaktadır. Çad’daki kadınların deneyimi (yaşam beklentisi: 54 yıl) bu konuda bize bilgi sunabilir ve araştırmalar, tıp görevlilerine, tedavilere ve bilgiye erişimin erkeklerin kontrolünde olduğunu ortaya koymaktadır. Bu durum, özellikle kırsal bölgedeki kadınlar için, bir hastalığın ilerlemesinin destek sistemlerinin kalitesine (aile bağları, erkek aile üyeleri gibi) ve bunları etkili bir şekilde harekete geçirebilme yeteneğine büyük ölçüde bağlı olduğu anlamına gelir.[26]
Küresel olarak sağlık hizmetlerine erişimi ölçen bu tür faktörler sayesinde, iyileştirme için tek bir yol olmadığı açıktır. Peki, dünya çapında sağlık hizmetlerine erişimi demokratikleştirmek için kullanılan stratejilerden bazıları nelerdir?
Sağlık hizmetlerine erişimin zorluklarını ele alma
Gelişmekte olan pazarlarda, sağlık hizmetlerine erişimi iyileştirmek için acil eylem gerekir – bu durum çok açıktır. Gelişmekte olan pazarların 2050 yılına kadar dünyadaki yaşlıların %80’ini barındıracağı tahmin edilmektedir. Vietnam’da, 65+ yaş grubu için 2050 yılına kadar nüfusun %21’ini oluşturacak (şu anda %7) Tayland’ın 65+ yaş grubu aynı zaman diliminde %30’a yükselecektir (şu anda %10). Bunu şimdi ve 2050 yılları arasında artan nüfus toplulukları ile birleştirirsek (Hindistan %46, Malezya %50, Filipinler %65 oranında bir artışla karşı karşıyadır) zamanımızın daraldığının farkına varabiliriz.[27]
Yukarıda belirtildiği gibi, zorlukların bazıları kültürel niteliktedir ve bu nedenle karşılık olarak insanların duruma müdahale etmesi gerekecektir. DSÖ bu nedenle, Asya ülkelerini örnek olarak kullanarak, gelişmekte olan pazarlarda sağlık hizmetlerine hızlı çoklu demografik faydalar sağlayacak adımları belirlemiştir:[28]
- İnsanları sağlık hizmeti seçeneklerinin yelpazesi, kullanılabilirliği ve maliyetleri konusunda eğitmek için bilgi kampanyaları
- Nakit paraya erişimi kolaylaştırmak, ulaşım bağlantılarını iyileştirmek ve sağlık hizmeti maliyetlerini azaltmak için daha fazla toplumsal katılım
- Toplumsal damgalama ve gereksiz utandırmanın üstesinden gelmek için cinsel sağlık ve doğum kontrolü ile ilgili pazarlama girişimleri
- Uygun durumdaki yoksullara verilen hizmetler için sağlık hizmeti sağlayıcılarına geri ödenecek özkaynak fonları
- En çok ihtiyaç duyulduğunda tıbbi bakım masraflarını karşılamak için sıfır veya düşük faiz oranlarında toplumsal krediler
- Düşük gelirli ailelerin sağlık sigortası yaptırmasını sağlayan devlet yardım kuruluşları
- Uzaklık sorunlarının üstesinden gelmek için topluluktaki temel sağlık hizmeti paketleri
- Taşıma sınırlamalarının üstesinden gelmek için entegre destek hizmetleri
- Gerektiğinde acil durum nakliyesinin kolayca yapılabilmesini sağlayan gelişmiş iletişim ağları
- Denetim, geri bildirim ve hesap verebilirliği içeren sağlık hizmetlerinin gelişmiş yönetimi
- Yararlı olduğu durumlarda, harici sağlayıcılar için hizmet sözleşmeleri
- Resmi olmayan ödeme sistemini teşvik etmeye yönelik sabit ücretler
Daha geniş kapsamlı düşünürsek, şu anda dünya genelinde denenmekte olan ve ilerleme için olası yol haritaları sağlayan çok sayıda strateji bulunmakta olduğunu görürüz.[29]
Örneğin Hindistan’daki pek çok eyalet, ‘merkez ve uç şebeke’ sağlık hizmeti modelleriyle denemeler yapıyor. Büyük kentsel hastaneler üst düzey doktorları görevlendirirken, kırsal kesim klinikleri birinci basamak sağlık hizmetini sahaya daha da yayıyor. Kırsal kesim klinikleri, hastaları daha yüksek seviyedeki uzmanlara sevk edebiliyor ve uzman doktorlar gerektiğinde video konferans kullanarak yardım sağlıyor.
Brezilya, Bristol-Myers-Squibb ve GlaxoSmithKline gibi büyük ilaç firmaları ile bilgi ve teknoloji transferleri karşılığında belirlenen fiyatları ve hacimleri vadeden eden üretim ortaklıkları başlattı.
Çin’de hükümet, GSYİH oranını 2010 yılındaki %5,5’lik orandan 2020’de %7’lik bir orana yükseltmeyi hedeflemekte, bunun için de sağlık hizmetlerine erişimi geniş coğrafi alanında yatırım aracılığıyla geliştirmek adına ciddi adımlar atmaktadır.
 BM, bu arada, Sürdürülebilir Kalkınma Hedefi (SDG) 3: sağlıklı bir yaşam sağlamak ve herkes için refahı destekleme amacını pekiştirirken ülkelerin COVID-19 ile nasıl başa çıktığı konusunda geniş bir farklılığa atıfta bulunmaktadır. [30][31]
BM, bu arada, Sürdürülebilir Kalkınma Hedefi (SDG) 3: sağlıklı bir yaşam sağlamak ve herkes için refahı destekleme amacını pekiştirirken ülkelerin COVID-19 ile nasıl başa çıktığı konusunda geniş bir farklılığa atıfta bulunmaktadır. [30][31]
Temel hedeflerinden biri, güvenli ve uygun fiyatlı ilaçlar ve aşılar dahil olmak üzere küresel sağlık hizmetlerine evrensel erişim sağlamaktır.
Strateji açısından bakıldığında, daha verimli sağlık finansmanı, gelişmiş dezenfeksiyon ve hijyen ve de en önemlisi, doktorlara daha fazla erişimi teşvik ediyor.
Dijital bir geleceğe erişim
Bu cesur ve yeni sağlık hizmetleri dünyasının ön saflarında, gelişmekte olan pazarlarda daha iyi sağlık hizmetleri sunabilecek potansiyel bir oyun değiştirici olan dijital teknolojinin sunduğu fırsatlar yer almaktadır.[32]
Dünya nüfusunun %11’ine sahip ancak hastalık oranı %24 ve sağlık çalışanlarının oranı yalnızca %1,3 olan Afrika’nın ikilemini düşünün.
 Afrika’da ameliyattan sonra hayatını kaybeden insan oranı iki kat daha fazla – BBC News Bunun bir örneği, sağlık hizmetlerini hem daha hızlı hem de daha ucuz hale getirmek için sonsuz fırsatlar sunan telefon ve tablet uygulamalarıdır. Endüstri bunu mHealth (mobil sağlık) olarak adlandırıyor – sağlık hizmetleri zincirindeki çeşitli paydaşları (hastalar, hizmet sağlayıcılar, ödeme sağlayıcılar ve düzenleyiciler) tek bir şemsiye altında birleştirmenin teknolojik bir yöntemi.
Afrika’da ameliyattan sonra hayatını kaybeden insan oranı iki kat daha fazla – BBC News Bunun bir örneği, sağlık hizmetlerini hem daha hızlı hem de daha ucuz hale getirmek için sonsuz fırsatlar sunan telefon ve tablet uygulamalarıdır. Endüstri bunu mHealth (mobil sağlık) olarak adlandırıyor – sağlık hizmetleri zincirindeki çeşitli paydaşları (hastalar, hizmet sağlayıcılar, ödeme sağlayıcılar ve düzenleyiciler) tek bir şemsiye altında birleştirmenin teknolojik bir yöntemi.
Hastanelerden ve kliniklerden binlerce kilometre uzakta olsalar bile hastaların uzmanlarla konsültasyon yapabileceği, doktor randevuları alabileceği, ilaç sipariş edebileceği, hizmetlerin bedelini ödeyebileceği veya sağlık tavsiyesi alabileceği bir yakın gelecek senaryosu hayal edin.
 Testler, hasta sevkleri ve acil durumda hastaneye kabuller için, hepsi akıllı telefon üzerinden olmak üzere uzaktan teşhis yapılabilen bir durumu hayal edin.
Testler, hasta sevkleri ve acil durumda hastaneye kabuller için, hepsi akıllı telefon üzerinden olmak üzere uzaktan teşhis yapılabilen bir durumu hayal edin.
Hükümetlerin, kendi açılarından avantajlar konusunda fazla ikna edilmeye ihtiyacı yok. Bu tür uygulamalar, üreticilere ve tedarikçilere ilaç ve ekipmanın canlı bir envanterini sunarak, mobil stok yönetim sistemleri olarak da işlev görebilir. Bütçeleme ve planlama işlemleri anında daha duyarlı hale gelir.
Veri toplama, salgınları (mevcut koronavirüs ana örnektir) gerçekleştikçe tahmin etmeye ve sınırlandırmaya yardımcı olma yoluyla tahmin ederek hastalık gözetiminde bile yardımcı olabilir. 2019 Küresel Sağlık Güvenlik (GHS) Endeksi analizi, ülkelerin pandemiye hazırlıksızlığını vurgulayarak (COVID-19’un ortaya çıkışından önce bile) bu konuda dikkat çekmeye yardımcı olmuştur. Ulusal sağlık güvenliğinin “dünya genelinde temel olarak zayıf” olduğunu beyan ederek, anket yapılan 195 ülkede önleme, tespit ve müdahale konusunda 100 üzerinden sadece 40,2’lik bir puan hesaplanmıştır.[33]
Dijital bir sağlık hizmeti devriminin potansiyeli burada sona ermiyor. Geniş coğrafi sınırları olan ülkeler için, bir Elektronik Sağlık Kayıtları (EHR) sisteminin benimsenmesi, hasta bilgilerinin paylaşılmasını radikal olarak basitleştirerek sağlık hizmetlerine erişimi hızlandırabilir ve daha kesintisiz bir hizmet sunabilir. Yeni ülkeler, 2015 yılında yürürlüğe giren ABD’nin maliyetli (100 milyon ABD Doları+) EHR programı veya Birleşik Krallık’ın Ulusal Sağlık Hizmeti (NHS) çapında benzer bir sistemin lansmanını yapma çabasını nihai olarak terk etmesi gibi gelişmiş pazarların attığı yanlış adımlardan ders alabilirler. Yeni mevcut bulut teknolojileri, çok sayıda uzman programcı ve veri merkezi ihtiyacını ortadan kaldırarak çok daha verimli EHR çözümleri sağlar.
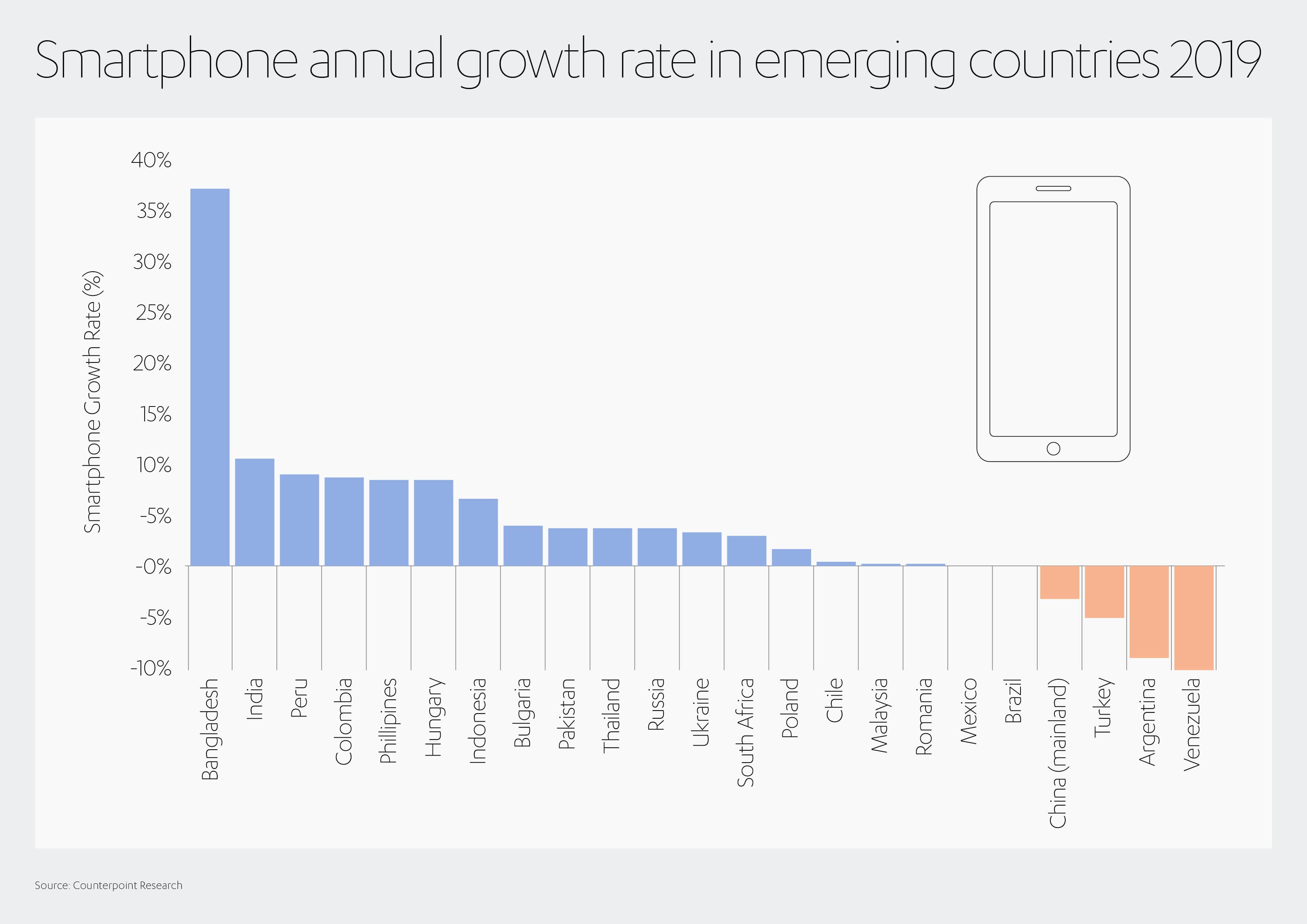
Tüm bunlar daha az varlıklı ülkeler için çok daha zor günlerin habercisi gibi görünse de, gelişmekte olan pazarlarda bile cep telefonlarının yükselişinden cesaret alabiliriz. Örneğin Bangladeş, akıllı telefon sayısının 2019 yılında %37 arttığını gördü.[34] Deloitte’deki danışmanlardan alınan bir rapor 2018 sonu itibarıyla Kenyalıların akıllı telefona erişiminin üç yıl önceki %49 oranına kıyasla %97’ye yükseldiğini göstermiştir.[35]
Sağlık hizmetlerine erişimde uzun süredir hayal edilen dönüşüm, belki de sadece bir düğmeye basılarak elde edilebilecek…
Sadece birkaç kişi için değil, toplum için sağlık hizmetleri

Başkan Vekili ve Yönetim Kurulu Başkan Yardımcısı
Abdul Latif Jameel
Dikkatsiz veya hayal gücü zayıf kişiler isek, küresel sağlık hizmetlerindeki eşitsizliği kolaylıkla ‘çözümlenmesi zor’ problemlerden biri olarak kabul etme batağına saplanabiliriz. Yüksek kaliteli, etkili sağlık hizmetlerine erişim, Abdul Latif Jameel’in tutkulu bir yatırımcı olduğu ‘yaşam altyapısının’ merkezinde yer alır. Zorluklardan korkmak yerine, şu anda ulaşılabilecek potansiyel atılımlar konusunda heyecan duyuyoruz.
“Sağlık hizmetlerine erişimi iyileştirmek, hem ihtiyaçlar hem de çözümler hakkında derin bir anlayış gerektiren karmaşık bir bulmacadır. Farklı ülkeler – hatta aynı ülke içinde farklı topluluklar – farklı ihtiyaçlara ve üstesinden gelinmesi gereken farklı zorluklara sahip olacaktır. Teknoloji, altyapı, dağıtım, kullanılabilirlik, uzmanlık veya çok sayıda başka engeller olabilir. Bu sorunların ele alınmasının, sürekli olarak toplumun en büyük zorluklarından birini oluşturduğu ortaya çıkmıştır. Ama şimdi her zamankinden daha hızlı bir şekilde, gerçek bir ilerleme kaydetmeye başlamak için gereken teknolojiye ve uzmanlığa sahibiz. Önümüzdeki fırsatlar beni çok heyecanlandırıyor” diyor Abdul Latif Jameel Başkan Vekili ve Yönetim Kurulu Başkan Yardımcısı Fady Jameel.
Abdul Latif Jameel uzun yıllardır, sağlık hizmetlerini araştırma laboratuvarları, Jameel Institute yani Imperial College London‘da yer alan J-IDEA (Abdul Latif Jameel Institute for Disease and Emergency Analytics); Jameel Clinic yani MIT‘de yer alan J-Clinic (Abdul Latif Jameel Clinic for Machine Learning in Health) ve yine MIT’de yer alan J-WAFS (Abdul Latif Jameel Water & Food Systems Lab) aracılığıyla en çok ihtiyacı olanlar için daha erişilebilir ve kullanılabilir hale getirmek üzere çalışmalar yapmaktadır.

1995 yılında Suudi Arabistan’daki ilk kâr amacı gütmeyen rehabilitasyon hastanesi olan Abdul Latif Jameel Hastanesi‘ni kurarak yetişkinler ve çocuklar için kapsamlı bakım sağlamasının nedeni de budur. Japon şirketleri Cellspect ve Cyberdyne ile olan ortaklıklar için bu kadar enerji harcamasının nedeni de budur.Abdul Latif Jameel araştırma ve geliştirme konusunda tutkulu olsa da, inovasyon, uzmanlık ve yeni teknolojileri laboratuvarlardan gerçek dünyaya aktarma ihtiyacının da kesinlikle farkındadır.
Cellspect ile, Orta Doğu, Afrika, Güneydoğu Asya ve Hindistan’da gelişmekte olan ülkelerde hızlı ve uygun fiyatlı kan testi sağlamaya yardımcı olmaktadır. Biyomekanik parmak delme mekanizmaları halihazırda şeker metabolizmasını, lipid ve karaciğer fonksiyonunu kontrol etmektedir ve yalnızca beş dakikada sonuç alınmaktadır.
Cyberdyne, omurga yaralanması rehabilitasyon teknolojisinde öncülük etmekte uzmanlaşmıştır.
Cyberdyne ile yeni genişletilen ortaklık, bu teknolojinin Körfez bölgesindeki hastalara sunulmasına olanak sağlayacaktır.
Abdul Latif Jameel Hastanesi, özellikle yaralanan kişilerin bir kez daha hareket kabiliyeti kazanmasına yardımcı olmak için özel olarak tasarlanmış dünyanın ilk cyborg (insan-robot yapı) tipi dış kablosundan biri olan Cyberdyne Hybrid Assistive Limb (HAL®) teknolojisi için bölgesel bir eğitim merkezi olacaktır.
]
Video, BBC Click & Cyberdyne Inc. izniyle kullanılmıştır.[36]
Dinamik sağlık hizmeti ihtiyacının ciddiyetini ortaya koyan COVID-19 döneminde, geliştirme aşamasında olan daha da fazla sağlık projesi bulunmaktadır: gelişmekte olan dünyanın daha geniş alanlarına daha iyi sağlık hizmeti sunan projeler; en çok ihtiyaç duyanlar için sağlık hizmetine erişimi önemli ölçüde gerçekleştirecek projeler gibi.
Fady Jameel sözlerini “dünyanın dört bir yanındaki dünya lideri araştırmacılar ve sağlık hizmeti işletmeleri, yüksek kaliteli sağlık hizmetlerini en çok ihtiyaç duyanlar için evrensel olarak erişilebilir hale getirmeye çalışırken, mümkün olanın sınırlarını sürekli olarak zorluyor. Amacımız, bu fikirleri, yenilikleri, ürünleri ve çözümleri laboratuvarlardan ve araştırma merkezlerinden çıkararak bunlara ihtiyaç duyan topluluklara ulaştırmaktır. Bu, küçümsenemeyecek bir zorluk, ancak başarmamız gereken bir zorluk” diyerek bitiriyor.
[1]BM Ekonomi ve Sosyal İşler Departmanı (DESA) tarafından yayınlanan Dünya Sosyal Raporu 2020, gelir eşitsizliğinin en gelişmiş ülkelerde ve dünyanın en hızlı büyüyen ekonomisine sahip olan Çin dahil olmak üzere bazı orta gelirli ülkelerde arttığını göstermektedir.
[2] https://www.who.int/data/gho/whs-2020-visual-summary
[3] https://apps.who.int/iris/bitstream/handle/10665/324835/9789241565707-eng.pdf
[5] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)30818-8/fulltext
[6] https://apps.who.int/iris/bitstream/handle/10665/324835/9789241565707-eng.pdf
[7] https://www.who.int/countries/ssd/en/
[8] https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(17)30488-6/fulltext
[9] https://elibrary.worldbank.org/doi/10.1596/978-1-4648-0527-1_ch13#
[10] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[11] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(05)67599-X/fulltext?code=lancet-site
[12] https://www.who.int/hdp/en/
[13]‘Sağlığın ekonomik büyüme üzerindeki etkilerini modellemek’ Journal of Health Economics, Cilt 20, sayı 3
[14] https://www.journals.uchicago.edu/doi/abs/10.1086/529000
[15] https://www.worldbank.org/en/news/press-release/2018/09/19/decline-of-global-extreme-poverty-continues-but-has-slowed-world-bank
[16] https://blogs.worldbank.org/opendata/impact-covid-19-coronavirus-global-poverty-why-sub-saharan-africa-might-be-region-hardest
[17] https://worldpopulationreview.com/country-rankings/countries-with-universal-healthcare
[18] https://bmcpublichealth.biomedcentral.com/articles/10.1186/1471-2458-7-262
[19] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[20] https://www.education-inequalities.org/
[21] https://www.who.int/data/gho/whs-2020-visual-summary
[22] https://pubmed.ncbi.nlm.nih.gov/12477744/
[23] https://www.gov.uk/dfid-research-outputs/trust-in-the-context-of-community-based-health-insurance-schemes-in-cambodia-villagers-trust-in-health-insurers
[24] https://www.who.int/gho/tb/epidemic/cases_deaths/en/
[25] https://apps.who.int/iris/bitstream/handle/10665/116501/dsa710.pdf?sequence=1&isAllowed=y
[26] http://dro.dur.ac.uk/3743/1/3743.pdf?DDD5+dan0krh+dan0rab+dul4ks
[27] https://www.pwc.com/gx/en/issues/high-growth-markets/assets/the-digital-healthcare-leap.pdf
[28] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[29] https://www.siemens-healthineers.com/magazine/mso-healthcare-in-emerging-markets.html
[30] https://www.undp.org/content/undp/en/home/news-centre/news/2020/COVID19_UNDP_data_dashboards_reveal_disparities_among_countries_to_cope_and_recover.html
[32] https://www.pwc.com/gx/en/issues/high-growth-markets/assets/the-digital-healthcare-leap.pdf
[33] https://www.ghsindex.org/wp-content/uploads/2019/10/2019-Global-Health-Security-Index.pdf
[34] https://www.counterpointresearch.com/smartphone-growth-emerging-markets-will-continue-2019/
[35] https://www2.deloitte.com/content/dam/Deloitte/ke/Documents/technology-media-telecommunications/Deloitte_GMCS_Report_The_Kenyan_Cut_August_2019.pdf
[36] https://www.cyberdyne.jp/english/company/Media_detail.html?id=7444


 Basın Kitine Eklendi
Basın Kitine Eklendi


