Mejorar el acceso a la sanidad en los mercados en desarrollo

Desde una perspectiva histórica a más largo plazo, si lo comparamos con cómo era, por ejemplo, hace 100 años, el mundo en el que vivimos es, sin duda, más justo que nunca. En muchos países (si no en la mayoría), la población es más rica que en el pasado, existe un respeto universal por la vida humana y una creciente apreciación de la igualdad de oportunidades que está reconocida por todos, desde sociedades y gobiernos hasta individuos.
No obstante, esto quizás hace que un marcado contraste sea aún más perturbador: con la globalización económica parece que la desigualdad entre ricos y pobres está aumentando[1]. En todos los rincones de nuestro planeta hay comunidades enteras a las que, simplemente por su lugar de nacimiento, carencia de infraestructuras o falta de riqueza, se les niega el acceso a la más básica de las necesidades humanas: la sanidad, algo que muchas voces coinciden en que debería ser un derecho humano básico. A pesar de todo, la esperanza de vida ha aumentado y la mortalidad infantil ha disminuido a nivel mundial.
Sin embargo, para gran parte de la humanidad esta es la realidad cotidiana. Superficialmente, la efectividad, la sofisticación y la accesibilidad de nuestros sistemas de sanidad son incomparables, particularmente en mercados desarrollados como América del Norte, Europa y el Lejano Oriente. No obstante, basta con profundizar un poco más debajo de la superficie de la sanidad global para descubrir algunas verdades desagradables.
Los siguientes datos evidencian lo vergonzosas que pueden llegar a ser las desigualdades:
- De media, África tiene un médico por cada 3324personas, en comparación con la proporción 293:1 de Europa.
- La esperanza de vida media en la República Centroafricana es de 53 años (con 45 años de “buena salud”) en comparación con los 82 años (con 72 años de “buena salud”) de los Países Bajos.
- La tasa de infección por VIH en África es cinco veces mayor que en Europa.[2]
- Solamente 33 % de personas en África y el 45 % de las personas en el sudeste asiático tiene acceso a sistemas de saneamiento, en comparación con el 93 % de los europeos.[3]
- Los niños del África subsahariana tienen 15 veces más probabilidades de morir antes de los cinco años que los niños de los países de renta alta.
- La tasa de mortalidad materna de las regiones en desarrollo es 14 veces mayor que en las regiones desarrolladas.[4]

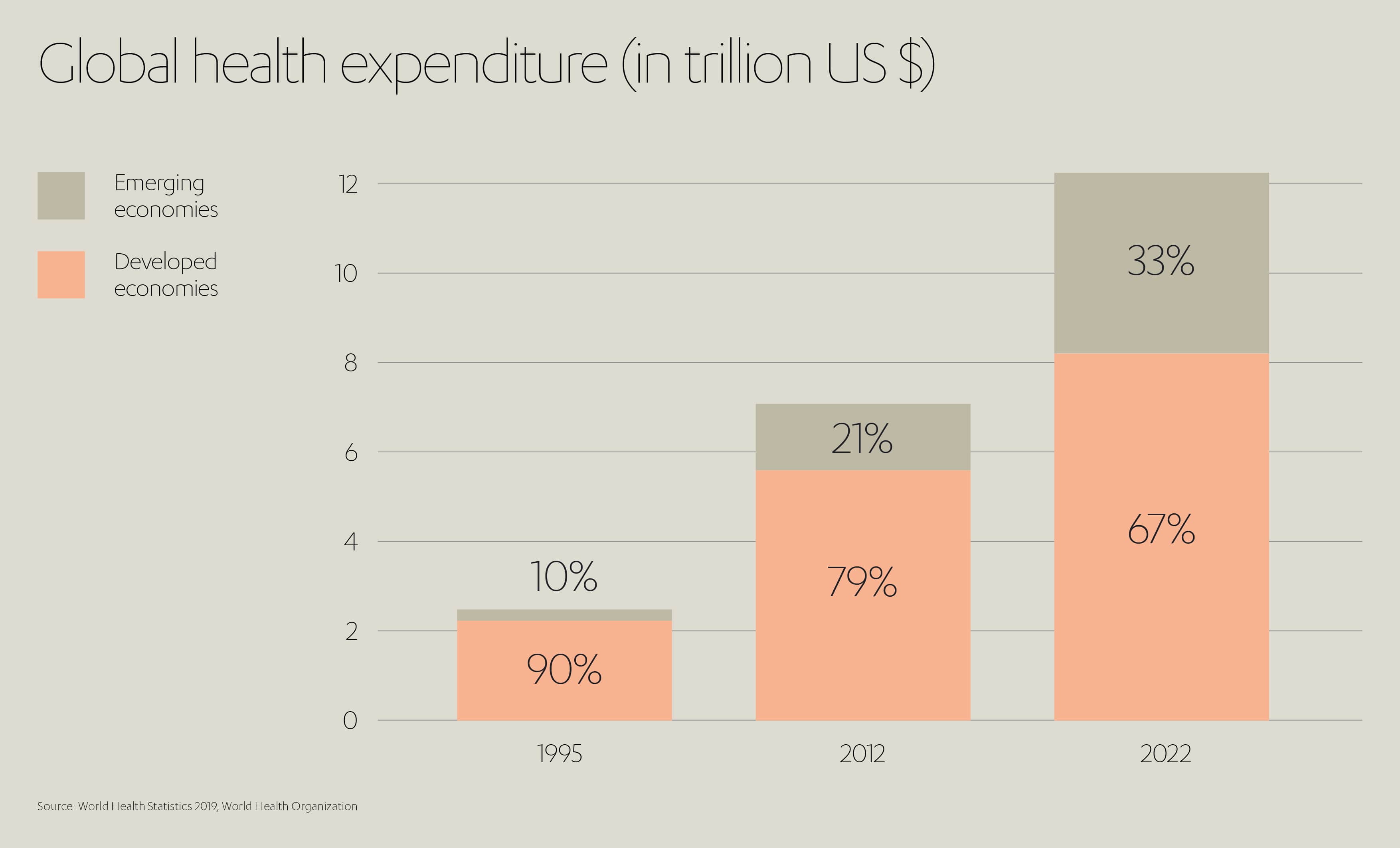
El último Índice de acceso y calidad de la sanidad de la revista médica The Lancet subraya esta brecha, midiendo las tasas de mortalidad prevenible en 195 países entre 1990 y 2015. La investigación muestra que, durante este período, aunque el promedio del índice global creció de 40,7 a 53,7, el rango también se amplió. En 2015 va desde 28,6 (República Centroafricana) hasta 94,6 (Andorra).[5] Los índices de sanidad de varios países del sur de África subsahariana, Oriente Medio y el sur de Asia quedaron rezagados con respecto a sus correspondientes índices sociodemográficos (IDE), lo que sugiere un escaso énfasis en sanidad y la pérdida de oportunidades a lo largo de los años.
Para mejorar las perspectivas de las poblaciones desfavorecidas, y acercarnos así a la anhelada igualdad en la salud, primero debemos diagnosticar la verdadera naturaleza del problema.
Comprender las causas fundamentales y los desafíos clave es indispensable para identificar oportunidades potenciales, abordar los problemas en su origen y reformar las políticas y las prácticas con el fin de lograr una diferencia sostenible en el mundo real.
En un lugar muy, muy lejano…: el obstáculo geográfico
En el centro del enigma mundial de la sanidad está la cuestión del acceso. En otras palabras, poner a las personas en contacto con la experiencia, las instalaciones y los tratamientos que necesitan.
Ya en 2005, la Organización Mundial de la Salud (OMS) aprobó una resolución para proporcionar una cobertura sanitaria asequible (específicamente: información, prevención, medicación y rehabilitación) para todas las personas. Hasta ahora, esto solo ha tenido un éxito parcial: las razones del acceso desigual a la salud son muchas y no todas pueden eludirse simplemente con una inyección de dinero.
Uno de los principales impedimentos para el acceso a la sanidad es la barrera geográfica. Algunos de los países más pobres, o al menos más desiguales, también son los más grandes. La India abarca unos 3287 millones de km2, la República Democrática del Congo 2345 millones de km2, China 9597 millones de km2 y Brasil 8516 millones de km2.
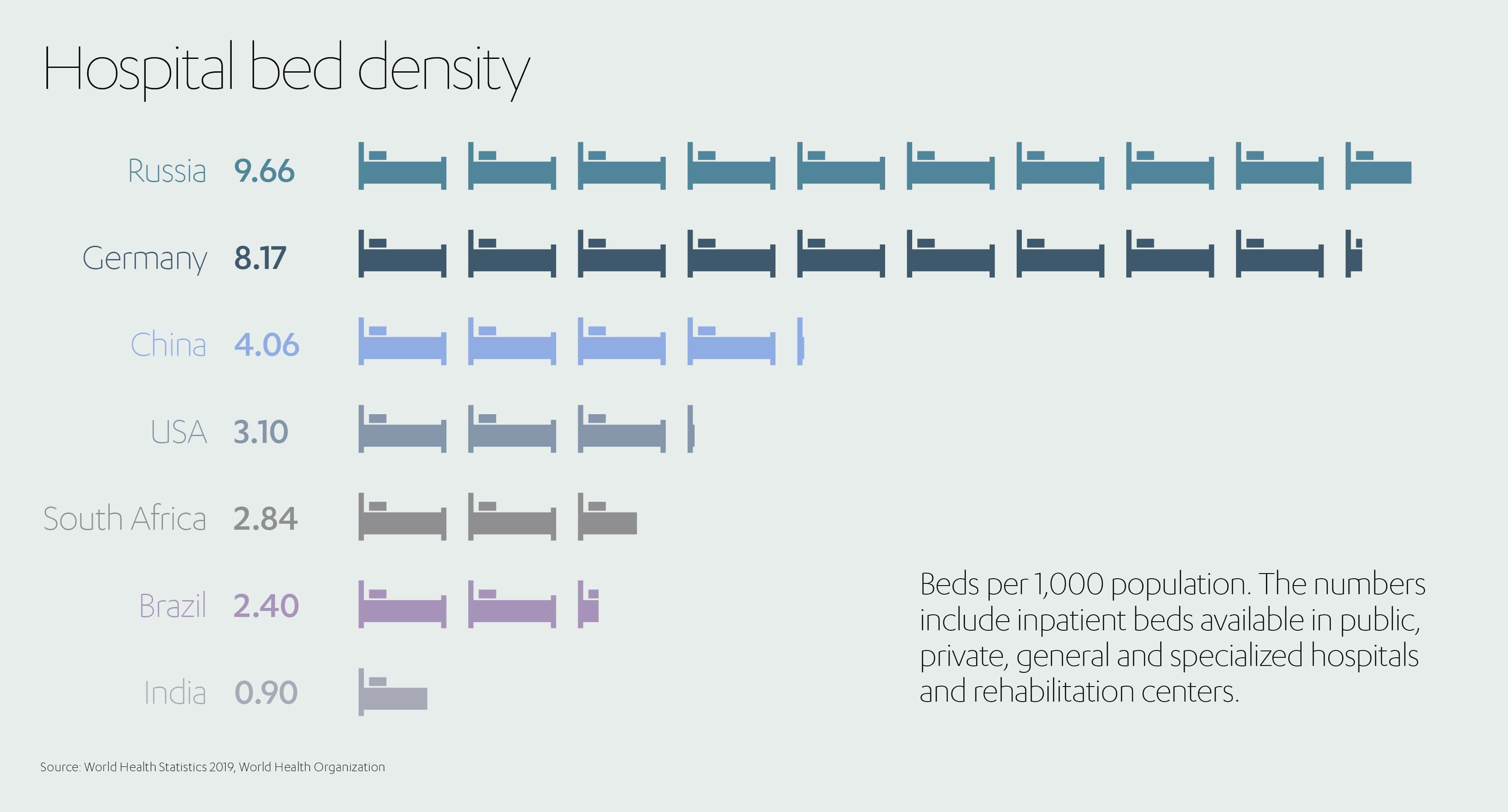
Estos enormes países se caracterizan por tener poblaciones muy dispersas, a menudo a grandes distancias de sus puntos de atención primaria más cercanos. Esta lejanía solo agrava el problema, ya que, para empezar, las economías emergentes tienen muchos menos recursos médicos. Por ejemplo, Alemania tiene 8,17 camas de hospital por cada 1000 habitantes, mientras que China solo 4,06, Sudáfrica 2,84, Brasil 2,4 y la India 0,9.[6]
En el África subsahariana, más de 287 millones de personas (incluidas 64 millones de mujeres en edad fértil) viven a más de dos horas del hospital más cercano. Dos tercios de los países subsaharianos no alcanzan el objetivo mundial de que el 80 % de las personas vivan a menos de dos horas de un hospital. Este es el caso de Sudán del Sur (con una esperanza de vida media de 59 años[7]), donde solo el 22,8 % de la población cumple con ese criterio.[8]
Esto es muy serio, puesto que se estima que alrededor de la mitad de todas las muertes (y un tercio de las discapacidades) en los países de renta baja y media podrían evitarse si las personas pudieran acceder rápidamente a una atención médica de emergencia.[9]
Puede ser accesible, pero ¿está disponible?
En las economías en desarrollo, la lucha por acceder al tratamiento no termina cuando una persona enferma o herida llega a un hospital o centro de salud.
Un informe compilado por la OMS trata de explicar las deficiencias en torno a la disponibilidad sanitaria en países de renta baja de Asia, África, Oriente Medio y América Latina.[10] Destaca una larga lista de problemas, que incluyen:
- Escasez de equipos, medicamentos y personal sanitario cualificado
- Horarios de apertura limitados y alto ausentismo del personal
- Tiempos de espera insostenibles
- Calidad variable de los medicamentos y las ayudas médicas
- Información inadecuada para los pacientes sobre sus opciones sanitarias
- Derivaciones deficientes o tardías
Además, en los países de renta baja las estrategias de salud no están bien integradas a nivel local, regional y nacional. Al carecer de un enfoque coherente y holístico se pierden oportunidades de poner en marcha programas complementarios y un pensamiento conjunto, lo que a menudo tiene unos resultados desastrosos. Esto resulta evidente si echamos un vistazo al acceso a los salvadores más probados de la medicina: las vacunas.
Los resultados de un estudio sobre vacunas (para la tuberculosis, la difteria, el tétanos y el sarampión) en Bangladesh, Benín, Brasil, Camboya, Eritrea, Haití, Malawi, Nepal y Nicaragua son alarmantes.
En Camboya, ni siquiera un 1 % de los niños recibió todas las vacunas disponibles y a casi uno de cada cinco no se le administró ninguna. Dentro del quintil con menos ingresos de Haití, al 15 % de los niños no se le ha puesto ninguna vacuna y al 17 % solo una. Incluso en Nicaragua, que registró las estadísticas más prometedoras entre los países analizados, solo un 13,3 % de los niños recibió todas sus vacunas.[11]
Está claro que se necesitan grandes contribuciones, tanto monetarias como organizativas, para garantizar que la sanidad no sea solo accesible, sino que también esté disponible. ¿De qué otra manera se podría reducir la brecha entre los países desarrollados y los de renta baja?
El impacto de la sanidad en el desarrollo económico
Asegurar la disponibilidad de una sanidad eficaz no solo es esencial para la salud de las personas, sino también para la prosperidad de la economía de sus países. Como afirma la OMS, “las poblaciones saludables viven más tiempo, son más productivas, ahorran más recursos y hacen importantes contribuciones al progreso económico”.[12]
La relación entre la salud y el crecimiento económico se ha examinado ampliamente. Según un estudio publicado en Journal of Health Economics, el rendimiento económico de los países en desarrollo aumentó significativamente con las mejoras en la salud pública[13]. Otro mostró que, si la esperanza de vida crece en un año, el crecimiento económico aumenta en un 4 %[14].
Ya en 2001, la OMS estableció la Comisión sobre Macroeconomía y Salud (CMH) para analizar el impacto de la salud en el desarrollo y buscar formas para promover el crecimiento económico y la igualdad en los países en desarrollo mediante inversiones relacionadas con la salud.
En el resumen ejecutivo de su informe final, la CMH recomienda que “los países de renta baja y media, en asociación con los países de renta alta, deberían ampliar el acceso a los servicios de salud esenciales de los más pobres”. También destaca la necesidad urgente de realizar “mayores inversiones en tecnologías nuevas y mejoradas para luchar contra las enfermedades mortales” y “ampliar significativamente la financiación de I+D global” en el sector de la sanidad.
¿Cuánto cuesta la sanidad de calidad?
Todos los tratamientos y medicamentos tienen un precio, que bien puede ser responsabilidad de los individuos o estar asumido por el Estado. Por lo tanto, en muchos sentidos, la lucha por el acceso global a la sanidad refleja la batalla contra la pobreza global.
Todavía queda mucho por hacer. Los datos del Banco Mundial muestran que alrededor del 10 % de la población mundial (es decir, 734 millones de personas) vive con menos de 1,90 USD al día (el umbral de la pobreza).[15] Aunque la pobreza ha disminuido en los últimos años, se espera que la crisis del COVID-19 arrastre a la pobreza a 40-60 millones de personas más en todo el mundo durante 2020.[16]
Actualmente, el 4,1 % de la población de América Latina y el Caribe (o 25,9 millones de personas), el 5 % de la población de Oriente Medio y el norte de África (18,6 millones de personas), el 12,4 % de la población del sur de Asia (216,4 millones de personas) y el 41,1 % de la población del África subsahariana (413,3 millones de personas) vive en la pobreza.
De los 46 países africanos considerados “subsaharianos” por el Programa de Desarrollo de las Naciones Unidas, 39 no brindan a los ciudadanos sanidad universal (que solo está disponible en Eritrea, Burkina Faso, Ghana, Gabón, Zambia, Botsuana y Namibia). Tampoco se ofrece en la India, con sus 1350 millones de habitantes, ni en Vietnam, Camboya o Indonesia en el sudeste asiático.[17]

Para sociedades mayoritariamente agrarias, comunes en el mundo en desarrollo, el flujo de efectivo depende en gran medida de la época del año y de la disponibilidad de productos para vender a cambio de dinero. En un estudio, se demostró que, durante la temporada de lluvias, los camboyanos rurales tenían más probabilidades de recurrir a medicamentos de venta libre en lugar de comprar tratamientos presenciales, más costosos.[18]
También hay que mirar más allá de los costes directos de los medicamentos o los tratamientos. Para cualquier persona que viva en torno al umbral de la pobreza, los costes de desplazarse a hospitales o clínicas pueden ser un obstáculo demasiado grande, por no hablar de la pérdida de ingresos mientras se ausentan de su hogar y trabajo.
Todo esto puede convertirse en un círculo particularmente vicioso. En la India, los investigadores detectaron una incidencia de 1,2 enfermedades al mes en los hogares pobres e identificaron que en el 85 % de los casos el coste de los tratamientos era una causa de empobrecimiento.[19]
Está claro que la pobreza representa una barrera inmediata y duradera que le impide acceder a la sanidad a una proporción desalentadora de personas en todo el mundo.
Más allá de la pobreza, tenemos una constante que sustenta todos los problemas que rigen el acceso a la sanidad: el factor humano.
Barreras culturales y humanas
Las personas, y las sociedades en las que prosperan o flaquean, también deben ser consideradas parte de la ecuación del acceso a la sanidad. Aquí, pueden surgir divergencias entre los países “ricos” y “pobres” incluso en los años formativos de la vida. ¿El gran divisor? La educación.
La educación es fundamental, no solo para el conocimiento, sino también para la autoconciencia. Si uno no aprecia su propio derecho fundamental a la salud (o la gama de intervenciones disponibles para mejorar o prolongar la vida) uno no puede hacer valer su derecho al bienestar.
Una vez más, la investigación expone desigualdades alarmantes.
Según datos del Instituto de Estadística de la Unesco, en Uganda (esperanza de vida: 62 años) solo el 12 % de los jóvenes más pobres de 14 a 16 años han completado la escuela primaria; en Pakistán (esperanza de vida: 67 años) solo el 20 % de los jóvenes de 20 a 22 años han terminado la escuela secundaria; en Afganistán (esperanza de vida: 63 años) solo 33 mujeres completan la escuela secundaria inferior por cada 100 hombres; y en Yemen (esperanza de vida: 65 años) solo el 21 % de las mujeres jóvenes más pobres saben leer.[20],[21]
A lo largo de su vida, esta ignorancia impuesta puede manifestarse de varias formas perjudiciales.
Entre ellas se encuentra la baja autoestima, como lo demuestra un estudio en Laos que correlaciona la falta de asertividad entre las comunidades de renta baja con la dificultad para acceder a médicos cualificados y comprender los complejos sistemas de facturación médica.[22] Los datos también revelan una falta de confianza, tanto en los profesionales de la salud como en los intermediarios, incluidas las aseguradoras, que es especialmente evidente en las aldeas de países de renta baja recién salidos de un conflicto, como Camboya.[23]
El estigma que rodea a determinadas enfermedades puede disuadir aún más a la gente a la hora de acceder al tratamiento. En ciertas culturas, esta mezcla tóxica de vergüenza y miedo puede asociarse incluso a una enfermedad tan extendida como la tuberculosis, de la que se registraron unos 10 millones de nuevos casos en todo el mundo en 2017, con una tasa de mortalidad del 3 %.[24] En Pakistán, por ejemplo, el 50 % de los pacientes encuestados intentaron tratar su tuberculosis con remedios caseros, mientras que el 42 % acudió a la farmacia en busca de una cura.[25] Cualquier cosa, menos atreverse a solicitar un vital tratamiento cara a cara en un centro de salud.
Tampoco se debe pasar por alto la brecha de género. A muchas mujeres en los países en desarrollo les resulta más difícil acceder a una atención médica profesional (y pagarla) que a los hombres. La experiencia de las mujeres en Chad (esperanza de vida: 54 años) es un claro ejemplo, ya que las investigaciones revelan que los hombres controlan casi unánimemente el acceso a médicos, tratamientos y conocimientos. En particular, para las mujeres rurales esto significa que la progresión de una enfermedad depende en gran medida de la calidad de sus sistemas de apoyo (maridos o familiares masculinos) y de su capacidad para movilizarlas de forma eficaz.[26]
En vista de que hay tantos factores que influyen en el acceso a la sanidad a nivel mundial, está claro que no existe un camino único para mejorar. Entonces, ¿cuáles son algunas de las estrategias que se están empleando para democratizar el acceso a la sanidad en todo el mundo?
Abordar los desafíos del acceso a la sanidad
Está claro que los mercados en desarrollo requieren una acción urgente para mejorar el acceso a la sanidad. Se estima que en 2050 los mercados emergentes englobarán al 80 % de las personas mayores del mundo. El grupo de 65 años o más podría representar el 21 % de la población de Vietnam para 2050 (actualmente el 7 %), mientras que en Tailandia podría crecer hasta el 30 % (actualmente el 10 %) en este mismo período. Si combinamos esto con el aumento de la población entre ahora y 2050 (India se enfrenta un aumento del 46 %, Malasia del 50 % y Filipinas del 65 %), casi podemos escuchar el tictac del reloj.[27]
Como se describió anteriormente, algunos de los desafíos son de naturaleza cultural y, por lo tanto, necesitarán respuestas humanas para contrarrestarlos. Como tal, y utilizando los países asiáticos como ejemplo, la OMS identificó una serie de pasos que deberían lograr beneficios multidemográficos rápidos en lo que respecta al acceso a la sanidad en los mercados en desarrollo:[28]
- Campañas de información para educar a las personas sobre la variedad, la disponibilidad y los costes de las opciones sanitarias.
- Mayor participación de la comunidad para simplificar el acceso al efectivo, mejorar los enlaces de transporte y reducir los costes de la sanidad.
- Iniciativas de marketing en torno a la salud sexual y la anticoncepción para superar el estigma y la vergüenza innecesaria.
- Provisión de fondos de financiación a las personas pobres que reúnan las condiciones para reembolsar a los proveedores de salud por los servicios prestados.
- Préstamos comunitarios, sin intereses o con tasas de interés bajas, para pagar la sanidad cuando más se necesita.
- Subsidios gubernamentales que permitan a las familias de renta baja contratar un seguro médico.
- Paquetes de servicios sanitarios básicos en la comunidad para superar los problemas de lejanía.
- Servicios de extensión comunitaria integrados para superar las limitaciones del transporte.
- Redes de comunicación mejoradas que garanticen que el transporte de emergencia esté disponible cuando sea necesario.
- Gestión mejorada de los servicios de salud, incorporando supervisión, observación y responsabilidad.
- Cuando sea beneficioso, contratos de servicio para proveedores externos.
- Tarifas fijas para desalentar un sistema de pagos informales.
Pensando de manera más amplia, actualmente se están probando numerosas estrategias en todo el mundo, las cuales brindan posibles hojas de ruta hacia el progreso.[29]
Por ejemplo, varios estados de la India están experimentando con los denominados modelos de atención sanitaria “centro-periferia”. Los principales hospitales urbanos contratan médicos de primer nivel, mientras que las clínicas rurales brindan atención básica en otros lugares. Estos últimos puede derivar a los pacientes en la cadena de experiencia y, cuando sea necesario, los médicos pueden ofrecer consultas mediante videoconferencia.
Brasil ha puesto en marcha asociaciones de fabricación con importantes firmas farmacéuticas, como Bristol-Myers-Squibb y GlaxoSmithKline, que prometen precios y volúmenes fijos a cambio de transferencias de conocimiento y tecnología.
En China, el gobierno está planeando medidas drásticas para mejorar el acceso a la salud en todo su territorio, aumentando la inversión en su programa de salud pública, con un objetivo de desembolsar el 7 % del PIB en 2020, frente al 5,5 % de 2010.
 Mientras tanto, la ONU, citando las amplias disparidades a la hora de hacer frente al COVID-19 en los diferentes países[30], ha reiterado su Objetivo de Desarrollo Sostenible (ODS) n.º 3: Garantizar una vida sana y promover el bienestar para todos en todas las edades[31].
Mientras tanto, la ONU, citando las amplias disparidades a la hora de hacer frente al COVID-19 en los diferentes países[30], ha reiterado su Objetivo de Desarrollo Sostenible (ODS) n.º 3: Garantizar una vida sana y promover el bienestar para todos en todas las edades[31].
Uno de sus principales objetivos es asegurar el acceso universal a los servicios de salud en todo el mundo, incluidos medicamentos y vacunas seguros y asequibles.
Desde una perspectiva estratégica, está fomentando una financiación sanitaria más eficiente, mejores condiciones de saneamiento e higiene y un mayor acceso a los médicos, que es especialmente crucial.
Acceso a un futuro digital
En primera línea de este nuevo y desafiante mundo de la sanidad están las oportunidades que ofrece la tecnología digital, un cambio potencial que podría brindar una mejor sanidad a más personas que nunca en los mercados emergentes.[32]
Consideremos el dilema de África, con el 11 % de la población mundial, pero el 24 % de las enfermedades y solo el 1,3 % de los trabajadores sanitarios.
 ¿Cómo podría la tecnología digital ayudar a cerrar la brecha en la sanidad? Un ejemplo son las aplicaciones para teléfonos y tablets, que abren infinitas oportunidades para que la sanidad sea más rápida y económica. La industria lo llama mHealth (salud móvil): un método tecnológico para reunir a las diversas partes interesadas en la cadena de sanidad (pacientes, proveedores de servicios, proveedores de pagos y reguladores) en un mismo lugar.
¿Cómo podría la tecnología digital ayudar a cerrar la brecha en la sanidad? Un ejemplo son las aplicaciones para teléfonos y tablets, que abren infinitas oportunidades para que la sanidad sea más rápida y económica. La industria lo llama mHealth (salud móvil): un método tecnológico para reunir a las diversas partes interesadas en la cadena de sanidad (pacientes, proveedores de servicios, proveedores de pagos y reguladores) en un mismo lugar.
Imagine un futuro cercano en el que los pacientes puedan tener consultas con especialistas, concertar citas con médicos, solicitar medicamentos, pagar servicios o buscar asesoramiento médico, incluso aunque estén a miles de kilómetros de un hospital o clínica.
 Imagine la realidad de llevar a cabo diagnósticos para pruebas, derivaciones y admisiones de emergencia de manera remota a través de un smartphone.
Imagine la realidad de llevar a cabo diagnósticos para pruebas, derivaciones y admisiones de emergencia de manera remota a través de un smartphone.
Por su parte, los gobiernos deberían reconocer los beneficios fácilmente. Estas aplicaciones también podrían servir como sistemas de gestión de existencias móviles, proporcionando inventarios de medicamentos y equipos en tiempo real a los fabricantes y proveedores. El presupuesto y la planificación se vuelven más receptivos al instante.
La recopilación de datos puede incluso ayudar con la vigilancia de enfermedades, contribuyendo a predecir y limitar los brotes (el coronavirus actual es un excelente ejemplo) a medida que se materializan. El análisis del Índice de Seguridad Sanitaria Global (GHS) de 2019 debería ayudar a centrar la atención en este sentido, ya que destaca (incluso antes de la aparición del COVID-19) la falta de preparación de los países para una pandemia. El resultado fue una puntuación media de prevención, detección y respuesta de solo 40,2 sobre 100 en los 195 países encuestados, lo que evidencia que la seguridad sanitaria nacional es “fundamentalmente débil en todo el mundo”.[33]
El potencial de una revolución sanitaria digital no termina ahí. En países con grandes fronteras geográficas, la adopción de un sistema de registros de salud electrónicos (EHR) puede acelerar el acceso a la sanidad y brindar un servicio más integrado, ya que se simplificaría radicalmente el intercambio de información sobre los pacientes. En este ámbito, los recién llegados pueden aprender de los pasos en falso de los mercados desarrollados, como el costoso programa de EHR de EE. UU. (>100 millones de USD), que entró en funcionamiento en 2015, o los esfuerzos, finalmente abandonados, del Reino Unido para lanzar un sistema similar en su Servicio Nacional de Salud (NHS). Las recientemente disponibles tecnologías en la nube permiten establecer soluciones de EHR mucho más eficientes, evitando la necesidad de tantos programadores y centros de datos especializados.
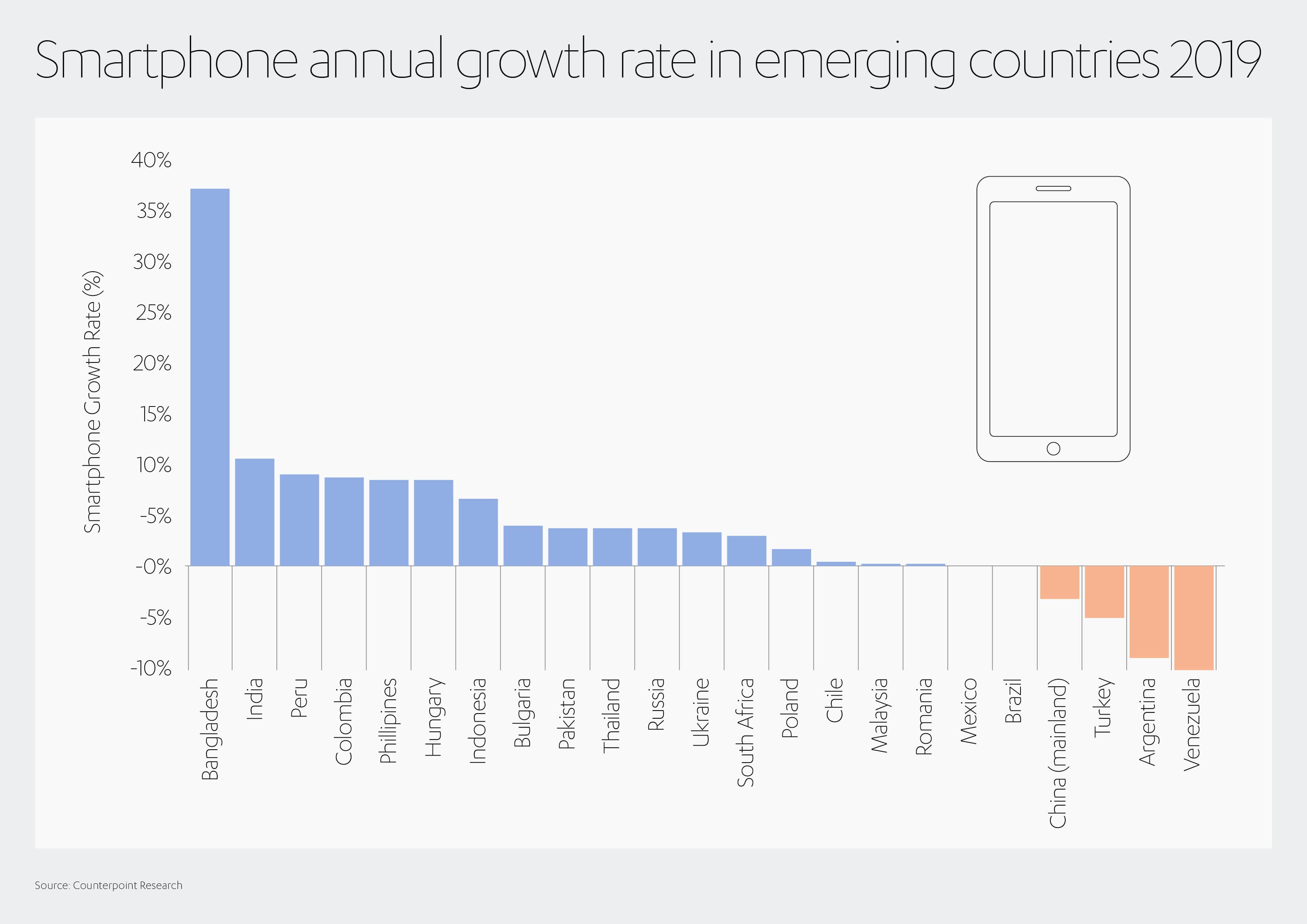
Si todo esto suena descabellado para los países más pobres, considere el auge de los teléfonos móviles incluso en los mercados emergentes. En Bangladesh, por ejemplo, los smartphones aumentaron en un 37 % en 2019.[34] Asimismo, un informe de los consultores de Deloitte concluyó que a fines de 2018 el 97 % de los kenianos tenían acceso a un smartphone, frente al 49 % solo tres años antes.[35]
La transformación en el acceso a la sanidad con la que se sueña desde hace tanto tiempo podría lograrse con solo pulsar un botón…
Sanidad para muchos, no solo para unos pocos

presidente adjunto y vicepresidente de
Abdul Latif Jameel
Si somos descuidados o nos falta imaginación, la desigualdad mundial en la sanidad podría considerarse fácilmente como uno de esos problemas “demasiado grandes para solucionarlos”. No obstante, el acceso a una sanidad eficaz y de alta calidad es fundamental para la “infraestructura de la vida” en la que Abdul Latif Jameel se compromete a invertir. En lugar de sentirnos intimidados por los desafíos, estamos entusiasmados por los posibles avances que ya están a nuestro alcance.
“Mejorar el acceso a la sanidad es un rompecabezas complejo, que requiere una comprensión muy profunda tanto de las necesidades como de las soluciones. Los diferentes países, e incluso distintas comunidades dentro del mismo país, se enfrentan a necesidades y desafíos particulares. Los obstáculos pueden deberse a la tecnología, la infraestructura, la distribución, la disponibilidad, la experiencia o a cualquier otro aspecto. Afrontar estos problemas adecuadamente ha demostrado una y otra vez ser uno de los mayores desafíos de la sociedad. Ahora más que nunca, tenemos la tecnología y la experiencia para comenzar a lograr un progreso real. Estoy realmente entusiasmado por las oportunidades que se nos presentan”,dijo Fady Jameel, presidente adjunto y vicepresidente de Abdul Latif Jameel.
Durante varios años, Abdul Latif Jameel ha estado ayudando a que la sanidad sea más accesible y esté disponible para quienes más la necesitan a través de sus laboratorios de investigación: el Instituto Jameel, o J-IDEA (Instituto de Investigación de Enfermedades y Emergencias Abdul Latif Jameel) en el Imperial College London; la Clínica Jameel, o J-Clinic (Clínica para el Aprendizaje Automático en la Salud Abdul Latif Jameel) en el ITM; y J-WAFS (Laboratorio de Sistemas Hídricos y Alimentarios de Abdul Latif Jameel), también en el ITM.

A Abdul Latif Jameel le apasionan la investigación y el desarrollo, pero también es muy consciente de la necesidad de transferir la innovación, la experiencia y las nuevas tecnologías de los laboratorios al mundo real.
Por eso estableció el Hospital Abdul Latif Jameel en 1995, el primer hospital de rehabilitación sin ánimo de lucro en Arabia Saudí, que proporciona una atención integral a adultos y niños. También es la razón por la que está dedicando tanta energía a sus colaboraciones con las empresas japonesas Cellspect y Cyberdyne.
Con Cellspect está contribuyendo a proporcionar análisis de sangre rápidos y asequibles en los países en desarrollo de Oriente Medio, África, el sudeste asiático e India. Actualmente, los pinchazos biomecánicos en el dedo controlan el metabolismo del azúcar, los lípidos y la función hepática con resultados en solo cinco minutos.
Cyberdyne es un especialista pionero en la tecnología de rehabilitación para lesiones de la columna vertebral.
La recientemente ampliada asociación con Cyberdyne le permitirá implementar esta tecnología en pacientes de la región del Golfo.
En particular, el Hospital Abdul Latif Jameel se convertirá en un centro de formación regional para el Hybrid Assistive Limb (HAL®) de Cyberdyne: uno de los primeros exoesqueletos de tipo ciborg del mundo, diseñado para ayudar a que las personas lesionadas recuperen su movilidad.
Vídeo cortesía de BBC Click & Cyberdyne Inc.[36]
En la era del COVID-19, que nos ha demostrado claramente la necesidad de una sanidad dinámica, se están planificando aún más proyectos destinados a mejorar la salud en áreas más amplias del mundo en desarrollo, a hacer que la vida de un mayor número de personas sea más próspera y a lograr que el acceso a la asistencia sanitaria sea una realidad diaria para quienes más la necesitan.
“Los investigadores y las empresas de sanidad líderes en todo el mundo están constantemente ampliando los límites de lo que es posible, con el objetivo de lograr que la sanidad de alta calidad sea universalmente accesible para aquellos que más la necesitan. Nuestra ambición es sacar estas ideas, innovaciones, productos y soluciones de los laboratorios y centros de investigación para llevarlos a las comunidades donde hagan falta. Es un desafío que no se puede subestimar, pero en el que debemos triunfar”, concluyó Fady Jameel.
[1] El World Social Report 2020, publicado por el Departamento de Asuntos Económicos y Sociales de Naciones Unidas (DESA por sus siglas en inglés), muestra que la desigualdad de ingresos ha aumentado en la mayoría de los países desarrollados y en algunos países de renta media, incluida China, que tiene la economía de más rápido crecimiento del mundo.
[2] https://www.who.int/data/gho/whs-2020-visual-summary
[3] https://apps.who.int/iris/bitstream/handle/10665/324835/9789241565707-eng.pdf
[5] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(17)30818-8/fulltext
[6] https://apps.who.int/iris/bitstream/handle/10665/324835/9789241565707-eng.pdf
[7] https://www.who.int/countries/ssd/en/
[8] https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(17)30488-6/fulltext
[9] https://elibrary.worldbank.org/doi/10.1596/978-1-4648-0527-1_ch13#
[10] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[11] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(05)67599-X/fulltext?code=lancet-site
[12] https://www.who.int/hdp/en/
[13] “Modeling the effects of health on economic growth” Journal of Health Economics, volumen 20, 3.ª edición
[14] https://www.journals.uchicago.edu/doi/abs/10.1086/529000
[15] https://www.worldbank.org/en/news/press-release/2018/09/19/decline-of-global-extreme-poverty-continues-but-has-slowed-world-bank
[16] https://blogs.worldbank.org/opendata/impact-covid-19-coronavirus-global-poverty-why-sub-saharan-africa-might-be-region-hardest
[17] https://worldpopulationreview.com/country-rankings/countries-with-universal-healthcare
[18] https://bmcpublichealth.biomedcentral.com/articles/10.1186/1471-2458-7-262
[19] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[20] https://www.education-inequalities.org/
[21] https://www.who.int/data/gho/whs-2020-visual-summary
[22] https://pubmed.ncbi.nlm.nih.gov/12477744/
[23] https://www.gov.uk/dfid-research-outputs/trust-in-the-context-of-community-based-health-insurance-schemes-in-cambodia-villagers-trust-in-health-insurers
[24] https://www.who.int/gho/tb/epidemic/cases_deaths/en/
[25] https://apps.who.int/iris/bitstream/handle/10665/116501/dsa710.pdf?sequence=1&isAllowed=y
[26] http://dro.dur.ac.uk/3743/1/3743.pdf?DDD5+dan0krh+dan0rab+dul4ks
[27] https://www.pwc.com/gx/en/issues/high-growth-markets/assets/the-digital-healthcare-leap.pdf
[28] https://www.who.int/alliance-hpsr/resources/alliancehpsr_jacobs_ir_barriershealth2011.pdf
[29] https://www.siemens-healthineers.com/magazine/mso-healthcare-in-emerging-markets.html
[30] https://www.undp.org/content/undp/en/home/news-centre/news/2020/COVID19_UNDP_data_dashboards_reveal_disparities_among_countries_to_cope_and_recover.html
[32] https://www.pwc.com/gx/en/issues/high-growth-markets/assets/the-digital-healthcare-leap.pdf
[33] https://www.ghsindex.org/wp-content/uploads/2019/10/2019-Global-Health-Security-Index.pdf
[34] https://www.counterpointresearch.com/smartphone-growth-emerging-markets-will-continue-2019/
[35] https://www2.deloitte.com/content/dam/Deloitte/ke/Documents/technology-media-telecommunications/Deloitte_GMCS_Report_The_Kenyan_Cut_August_2019.pdf
[36] https://www.cyberdyne.jp/english/company/Media_detail.html?id=7444


 Añadido a dosier de prensa
Añadido a dosier de prensa


